Д-р Антоанета Тончева е генетик – молекулярен биолог. Работила е 14 години в германски университетски детски болници, където прави докторантурата си и трупа постдокторантски опит. От 5 години е член на сдружение „Общност Мостове“. Тя е един от активистите, допринесли за осветляване на проблемите с достъпа до медицински храни в България.
Срещаме се с нея в последните дни на Международната седмица за повишаване на информираността за малнутрицията и скоро след като българските здравни власти след години публичен натиск най-после предприеха стъпки за заплащане на медицинските храни с публични средства.
Поводът да си говорим е продължаващото усилие медицинските храни, лечебните храни да станат част от портфолиото на Националната здравноосигурителна каса и да са достъпни за всички пациенти, които се нуждаят от тях. Относително добрата новина е, че може би от пролетта на следващата година това ще бъде факт. Но преди да стигнем до този момент, да тръгнем от въпроса защо Вие се занимавате с темата къде молекулярната биология се свързва с проблема с достъпа до медицински храни за българските пациенти?
Причините са и професионални, и лични. Всеки от нас, който е станал част от някакво движение, сдружение, неформална организация, пациентска или на хора с увреждания, е бил провокиран от пробойните в здравната и социалната система, често и от лични случки. В семейството си аз имам няколко души, които в последните 20 години са се нуждаели или се нуждаят в момента от специалните храни. Връзката с молекулярната биология и генетиката е, че редица редки заболявания, с каквито аз се занимавам, водят до невъзможност човек или да усвоява хранителните вещества (например едно такова заболяване е муковисцидозата), или пък до състояния, свързани с нисък мускулен тонус, до степен на невъзможност човек да преглъща и стомахът му да обработва храната – чисто физиологична невъзможност да се храни по обичайния начин. Също след онкологични заболявания, голяма част от които са тясно свързани с генетиката. Та това ме тласна да се занимавам с темата – поредицата от случаи, на които станах свидетел. Сред тях и на хора, които си отидоха от глад, не от заболяването си.
Да си представим, че част от хората, които ще прочетат този разговор, никога не са чували за проблема с достъпа до медицински храни. Затова да се върнем малко назад. Какво трябва да им разкажем? Вие споменахте някои от заболяванията, които може да доведат до недохранване, или малнутриция. Какво е това?
Малнутрицията е състояние, при което тялото системно не получава нужните му хранителни вещества. Тя може да се дължи на огромен набор от основни заболявания.
Може ли да ги групирате, за да дадем някаква представа на читателите?
Заболяванията и състоянията са най-разнообразни. Най-честият пример, за който може би обикновеният читател ще се сети, са хората след инсулт. Те често са парализирани частично, в по-малка или по-голяма степен, дълго време се залежават, буквално изпосталяват. На английски този процес се нарича wasting, защото тялото изразходва много енергия с цел да се възстанови от уврежданията, настъпили вследствие на инсулта, и когато в такава ситуация човек няма достъп до пълния спектър от хранителни вещества, изразходва каквито подкожни мазнини има. В един момент се стига до толкова критично ниско тегло, че тялото започва да разгражда собствените си белтъци, един вид да „се самоизяжда“. Това може да се види при хора с хранителни разстройства, с генетични синдроми, при страдащи от парализа на стомаха или парализа на червата. Пациентите на активна химиотерапия са също пример за хора в такава нужда и страшно пренебрегвана група – тялото ти се бори с тумора, бори се с нежеланите ефекти от самите лекарства и така то изразходва много повече енергия, отколкото чисто физически може да приеме. Толкова са разнообразни тези състояния, че е трудно да се изброят. Но всеки от нас на практика е потенциален пациент, който може да има нужда за по-малко или повече време от медицинска храна.
Медицинската храна за различните заболявания различава ли се?
Има различни варианти, да. Основната идея на медицинските храни е, че те са със специална формула, според която в малък обем се съдържа много енергия. Така изпиваш едно шишенце от, да кажем, 200 мл и това е равно на две пържоли, образно казано. Вече има храна и под формата на кремчета. Има и много концентрирани храни, които се вкарват с тръбичка в тялото през сонда или през стома (изкуствен отвор, създаден по хирургичен път, разположен върху коремната стена или други зони на тялото – б.р.). Те са вече за доста по-специфични състояния.
Знае ли се приблизително годишно колко души в България биха имали нужда от медицинска храна?
За съжаление, към днешна дата такива данни не се събират. Ако запитате Здравната каса, ще отговорят може би само за тези хора, които получават специални обеднени медицински храни. При тях липсва някакъв компонент, защото пациентите не могат да го преработват. Състояния, които изискват такова хранене, са, да кажем, фенилкетонурия и сродни вродени грешки на обмяната. Но никой никога не е опитвал да преброи пациентите с недохранване и критично ниско тегло.
Как са се хранили до момента (а и в момента) тези хора, между които и много деца?
С дарителски средства, кампании, дарени храни… Има активисти, които се занимават с набиране на средства и купуване на храни. Понякога компаниите вносителки даряват храни с изтичащ срок на годност. Когато съм в Германия аз, а и други българи в чужбина, купуваме оттам и пращаме, защото са по-евтини. Отделно от това семействата продават каквото имат за продаване – имоти, коли… Всичко това при тотално отсъствие на държавните здравни институции. Казано накратко – чрез волни пожертвования. Едно от децата от кампаниите ни – Веско, днес на 25 – от 22 години е със стома и семейството му се справя без никаква подкрепа.
Вие имате дългогодишна практика в друга система, за която сме свикнали да смятаме, че е доста по-хуманна към пациентите. Може ли да разкажете как е решен този въпрос в Германия?
Системата е наистина драстично различна. Имам преки наблюдения върху пациенти с муковисцидоза, защото работих в детската клиника на Университетската болница в Регенсбург, където има център по муковисцидоза. Там съм и преводач на български пациенти и познавам случаите им в детайли. Всичко, което е необходимо за тези деца, включително витамините им, се изписва по каса – инхалаторът, резервните му части, всички видове изследвания, всички антибиотици за орален или венозен прием, т.нар. генни терапии за муковисцидоза също… И медицинските храни се изписват по този ред, когато са необходими. Те се назначават от диетолога в болницата, при когото пациентите минават задължително на консултация на всеки три или шест месеца, в зависимост от нуждата.
Познавам детенце с булозна епидермолиза, т.нар. пеперудена болест, при която кожата е много лесно ранима и при обикновен допир се получават сериозни рани. Тялото има нужда от много енергия, за да може оздравителните процеси в тази крехка кожа да вървят гладко и раните да зарастват. Това намалява болката, намалява и риска от тежки инфекции, които могат да бъдат дори смъртоносни. За това момиченце палиативният екип е изписал медицинска храна и тя пристига в кашонче на вратата на дома му. Не е нужно да се чака за протокол, да се лежи в болница, да се обикалят аптечни складове. При това дете медицинската храна се прилага като добавъчно хранене, то не е лишено от възможността да яде и нормална храна, какъвто понякога е случаят при други пациенти.
А в България какъв е процесът?
Тук няма нищо, но вече сме обнадеждени, че ще има, след едно решение на Здравната каса.
Как се стигна до това решение?
Проблемът с медицинските храни стои на масата от години. От 13, за да сме по-точни. Преди нашия разговор погледнах най-старата си кореспонденция. Това са едни препратени писма от майката на Веско, която през 2010 г. може би за първи път вдигна голям шум по темата. Веско е емблематична личност за нашата общност. Той е един много сладък младеж – вече младеж, преди 13 години е бил дете – с доста рядък генетичен синдром, който остава невидим по всички параграфи за българската здравна система. От 9 години никой не се е интересувал дали е жив. От тригодишен с гастростома. Неговият рядък генетичен синдром е направил така, че да не може да преглъща добре и в даден момент вече съвсем да не може. Това налага майка му да готви кашички, да ги пасира и да ги вкарват през гастростомата. Сега Веско е на 25 – сагата продължава от 22 години. Първото писмо, което майка му пази, а вероятно има и по-ранни, е от юни 2010-та. Написала го е до президента, до дарителски организации, до Здравната каса, до Министерството на здравеопазването…. Няколко месеца по-късно Министерството обещава, че ще дискутират проблема много подробно. Оттогава са минали 13 години.
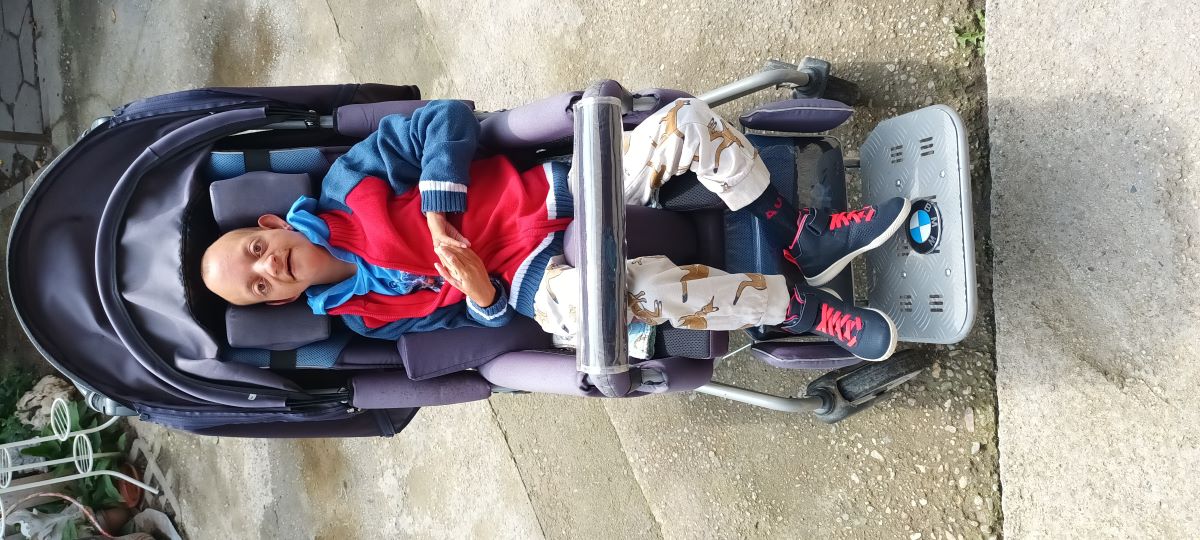
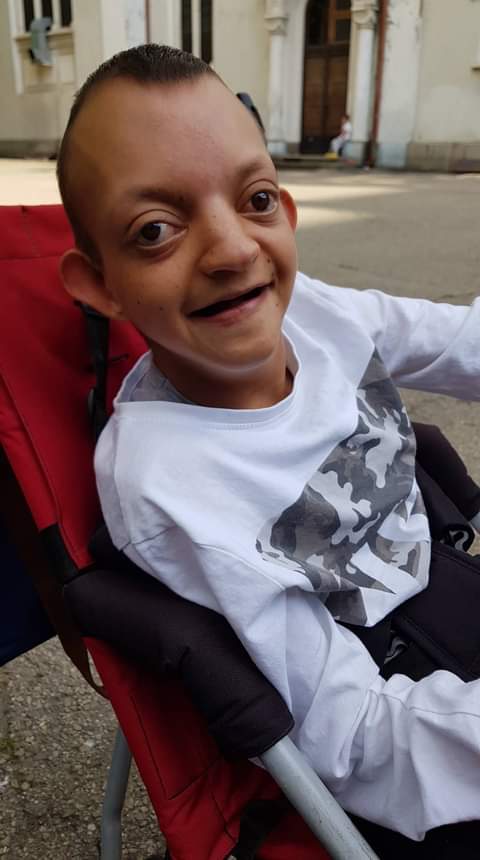
Веселин Стойчев © Личен архив
Сега си спомних, че след това „Българската Коледа“ започна да плаща храните.
Да. „Българската Коледа“ започна да плаща някои от храните за някои от екзотичните метаболитни заболявания, но само за деца до 18 години. Това какво означава? Добутал си ги живи и колкото е възможно здрави до 18, после оставяме семействата да се оправят. Довиждане.
Но да се върнем на тази сага, която се точи над 13 години, само нашето сдружение работи по нея над 5. В целия този промеждутък от време сме наясно, че са нужни данни, за да можем да изпълним всички критерии на списъците, наредбите и другите подзаконови нормативни актове. Никой обаче не започна да събира данни. И до ден днешен не е ясно колко са хората с малнутриция. След поредица от разговори, писма до здравни комисии, срещи с депутати, акции в Народното събрание с картини, рисувани от деца с увреждания, пускане на картички в пощенските кутии на депутатите и прочее те така и не ни обърнаха внимание. Докато не обединихме усилия с Националната мрежа за децата и още над 20 организации, които да ни подкрепят, и не започнахме системно да се развяваме по медиите, с извинение за грубия израз, за да се забележи проблемът с недохранването и липсата на медицински храни.
Най-накрая през 2022 г. се сформира работна група. Бяхме включени трима души от НПО сектора – аз, Аделина Банакиева от сдружение „Общност Мостове“ и Антоанета Иванова от НМД. Уведомиха ни за първото заседание на тази група три часа преди провеждането му. Това беше отношението на институциите към процеса и към нас.
В крайна сметка ние сами събрахме подкрепа от лекари, направихме списък на Министерството на здравеопазването от кои експертни съвети по специалности да поискат становища. Седем експертни съвета бяха попитани, тези по онкология и онкохематологични заболявания не пожелаха да отговорят. Дълго време ведомството отказваше да ни даде становищата, за да видим какво пише в тях.
Минаха месеци, докато получим всички документи и разберем, че част от експертните съвети са дали негативни становища. На една от срещите представители на НЗОК си позволиха да ни заплашват, че ако не се съгласим да приемем НЗОК да включи в списъка си само три заболявания, за които да започне да плаща храна, няма да видим медицински храни за никого още десет години. Стана медиен скандал, после отново имаше затишие, избори, смяна на хора на ръководни позиции.
На поредна среща след още месеци ние отново настояхме, че единственото решение, което ще приемем, е малнутрицията да се впише в нормативната уредба като самостоятелно заболяване, за да може всички с този проблем, независимо от основната си диагноза, да имат право на храна. Обосновахме се с европейски данни и със становищата на лекарите, които ни подкрепят през цялото време.
След всичко разказано дотук ми се вижда важно да ги назовете. Кои са те?
Да, това са проф. Миглена Георгиева и проф. Ружа Панчева от Варна, доц. Янков от Университетската болница „Св. Георги“ в Пловдив, д-р Мила Байчева от СБАЛДБ „Проф. Иван Митев“ в София и проф. Красимир Антонов от УМБАЛ „Св. Иван Рилски“ в София. Те са неотлъчно до нас през цялото това време.
Историята стана доста дълга, но нека я довършим; близо сме до развръзката.
Съвсем близо. Така след още шест седмици мълчание, на 17 октомври, Надзорният съвет на НЗОК излезе с решение средно тежката и тежката форма на малнутриция да влязат в този заветен списък със заболявания, за които се заплащат терапии.
Какви са следващите стъпки?
Двете с Антоанета Иванова от НМД бяхме част от работната група, която изготви спецификация на храните, които Касата ще заплаща. Сега тази спецификация трябва да се приеме от Надзорния съвет на НЗОК, да се изготвят методическите указания как да се оцени дали даден пациент има нужда от медицинска храна, която, доколкото разбирам, ще се изписва с протокол. После ще се обявят обществени поръчки. Реално очакваме първите пациенти да започнат да получават храни не по-рано от 1 април 2024 г. След 13 години чакане обаче това е някакъв лъч надежда.
Имам един деликатен въпрос. Ако дори експерти от експертните съвети не смятат, че част от пациентите им биха имали нужда от медицински храни, кой и как ще обучи лекарите да припознаят състоянието малнутриция като част от своите ангажименти и да предписват правилно медицинските храни?
Наясно сме, че ще има нужда от обучения и че както при всички информационни кампании под шапката на МЗ, така и при тази ще се окаже, че вероятно Министерството ще има нужда от помощ, тоест ние ще трябва да си проведем обученията сами.
Кои са специалистите, които според вас най-често ще изписват тези храни? Защото германската практика, за която разказахте по-горе, засега е неприложима у нас. Каква би била работещата практика в български условия?
Всъщност гастроентеролозите и педиатрите, които сега ще изработят критериите, вероятно ще обърнат внимание на няколко биохимични параметъра, плюс индекса на телесната маса и основното заболяване, ако то е известно. На базата на тези критерии комисия от типа на ЛКК би следвало да направи оценка и да назначи официално храната, за да може да се издаде протокол и пациентът да си я получи.
А кой ще насочва към тази комисия?
За новата възможност трябва да бъдат информирани както общопрактикуващите лекари, така и лекуващите специалисти от други медицински направления. Но се опасявам, че без усилията на НПО сектора информационна кампания в нужния мащаб едва ли ще има.
Вие какво ще правите до 1 април?
Ще следим дали се правят нужните стъпки. Докато не видим с очите си първия пациент, който си взема храната по Здравна каса, и не се уверим, че този алгоритъм работи, няма да се откажем.
Аз съм оптимист, че въпросът с храните ще бъде решен.
В рубриката „Разговори за здравеопазването“ Надежда Цекулова кани своите събеседници да поговорят без клишета и празнодумие за проблемите и решенията, болката и оздравяването, медицината и политиката.
„Тоест“ се издържа единствено от читателски дарения
Ако харесвате нашата работа и искате да продължим, включете се с месечно дарение.
Подкрепете ни
